最高裁事務総局が毎年作成している「司法統計年報」を見ると、医療過誤訴訟(司法統計では本来、医療「関係」訴訟と表記していますが、本サイトでは馴染みのある「過誤」という表記に統一しています)は、新しく訴えが提起される事件(新受事件)が2004年のピーク(1,110件)までは急増しており、その伸び率は通常の訴訟事件をはるかに上回っていました。2010年以降はやや落ち着いてますが、依然として高い水準にあります。
| 年度 |
新受 |
既済 |
未済 |
平均審理期間(月) |
| 2010年 |
794 |
921 |
1,336 |
24.4 |
| 2011年 |
771 |
801 |
1,306 |
25.1 |
| 2012年 |
792 |
844 |
1,254 |
24.5 |
| 2013年 |
802 |
804 |
1,252 |
23.3 |
| 2014年 |
865 |
794 |
1,323 |
22.6 |
| 2015年 |
832 |
787 |
1,368 |
22.8 |
| 2016年 |
864 |
790 |
1,442 |
23.2 |
| 2017年 |
828 |
780 |
1,490 |
24.4 |
| 2018年 |
773 |
806 |
1,457 |
23.5 |
| 2019年 |
828 |
853 |
1,432 |
25.2 |
| 2020年 |
834 |
666 |
1,600 |
26.1 |
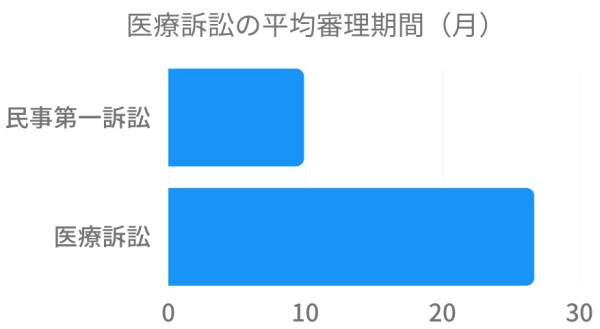
医療訴訟件数を診療科で比較すると、内科が年間200件前後、外科が100件前後と最も多くなっています。医療過誤訴訟の平均審理期間は約26.7ヶ月となっており、他の一般的な民事訴訟に比べると2.5倍以上の差があります(下のグラフ参照)。
医師や医療機関の過失を問う裁判は、高度な専門性が問われるうえ、因果関係を立証(否定)するための証人尋問や本人尋問の機会が多く、またカルテ類、画像診断データ、診療行為の妥当性など裁判で問題となっている専門分野について、第三者の医師が医学的知見に基づいて鑑定することもあるため、長期化してしまうのです。
それでも以前に比べて、審理期間は着実に短縮化されてきています。最高裁判所は医療者と法律家で構成される「医事関係訴訟委員会」を設置し、医療鑑別制度等の利用を効率化を図っているほか、東京・大阪地方裁判所等では専門部を設置するなどしており、今後より一層の審理の充実・促進が進むと期待されています。
90年代後半、肺手術と心臓手術の患者を取り違えた「横浜市立大学の患者取り違え事件」、看護師が誤って消毒液を点滴し患者が死亡した「都立広尾病院事件」などが起こり、医師や医療機関の信頼が大いに揺らぐこととなりました。

さらに、2000年代に入ると、患者の権利意識の高まりを受けて、医療訴訟の件数は急増していきました。医療に対する不信感を高めた一因には、過酷な医療現場の実態を取材・報道をせずに、何か問題が起こると医療機関の体質や医師の技量を問題視して、医療バッシングに近い報道を重ねるマスコミの姿勢も挙げられるでしょう。
そんな状況にあって、医療界の不満が爆発したのが、産婦が胎盤剥離の際に失血死し、大量出血の恐れを認識しながら漫然と胎盤を剥離したとして産科医が検察に起訴された「福島県立大野病院事件」です。産科医として標準的な医療を行ったにも関わらず、業務上過失致死罪に問われたことに対し、医療界全体が強く抗議しました。
この事件は、産科医が無罪となり検察も控訴を断念することにより決着をみましたが、産科の訴訟リスクを改めて知らしめることになり、若手医師の産科離れの一因ともなっています。
大野病院事件において、産科医への刑罰についての判決と同様に注目を集めたのが、医師法第21条で定められた「警察への異状死の届け出義務」に関する福島地裁の判断でした。
福島地裁は、この事件における患者の死亡原因を「癒着胎盤」という疾病と認定し、「過失なき医療行為でも避けられない結果なので、異状とは認められず届け出義務はない」としました。つまり、「診療中に患者が診療を受けている当該疾病で死亡した場合は異状死とはならない」との判断を示したのです。
2000年代後半になると、医師不足などの医療崩壊の事実が徐々に世間にも理解されるようになってきたためか、一時に比べて医療バッシングを前面に出した報道は少なくなってきています。医療側の医療安全への意識も大きく変わり、医療ミスや診療に関する患者との認識の違いを減らそうと努力する医療機関が増えています。
万が一、医療事故が起これば、院内に調査委員会を立ち上げて原因を調べる取り組みは一般的になっています。患者に診療方針や経緯を詳しく説明したり、カルテに診療内容をしっかり記入するすることも医師の間で浸透してきています。
その結果、「これはひどい」という医療事故は減少し、医療側と患者側の事故に対する認識の違いが埋まりつつあり、訴訟に発展するケースが少なくなってきています。
また、裁判の争点は患者側が設定しますが、以前のように医療側が「何故これで訴えられるのか」と感じるおかしな争点は減ってきています。患者側の弁護士もカルテを精査したり、第三者の医師に相談して、医療の実情を勘案するようになってきました。
ただし、近年は法曹人口の急増に伴い、医療知識が乏しい弁護士が弁護を担当するケースも増えてきたため、的外れな争点が設定されたまま、裁判で不毛な議論が延々と続くことも珍しくありません。弁護士の質によって裁判が二極化しつつあるのが現状です。


